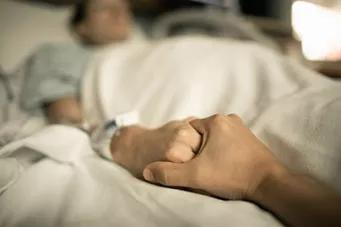
Les soins palliatifs reposent sur une approche globale des personnes atteintes d'une maladie grave, évolutive ou terminale. Ils s’adressent aux patients mais également à leurs proches aidants. L’objectif de cette prise en charge n’est pas de guérir mais de prévenir et de soulager la souffrance, qu’elle soit physique, psychique ou sociale.
Les soins palliatifs sont susceptibles d’intervenir aussi bien au domicile, en établissement médico-social, sur le lieu d’hospitalisation de la personne, que dans des unités dédiées.
Dans la continuité du plan national de développement des soins palliatifs et d’accompagnement de la fin de vie 2021-2024 et de la Stratégie décennale des soins d’accompagnement 2024-2034, l’ARS Hauts-de-France soutient chaque année de nouvelles solutions pour proposer la prise en charge la plus adaptée au plus près du lieu de vie du patient et de ses proches.
En plus du renforcement de l’offre, un important travail est mené en faveur de la diffusion de la culture palliative au-delà des seuls professionnels de santé spécialisés, afin de leur permettre de mieux identifier les besoins émergents et d’ainsi permettre un accès plus précoce à ces soins, mais aussi d’harmoniser les pratiques. La diffusion de la culture palliative passe notamment par l’organisation de formations, la mise à disposition d’outils d’évaluation des besoins, ainsi que par l’accompagnement des professionnels dans leur pratique.
On estime en Hauts-de-France, que près de 39 000 personnes relèveraient chaque année d’un accompagnement en soins palliatifs.
Une prise en charge graduée à domicile ou en établissement
La prise en charge en soins palliatifs repose sur une offre graduée et adaptée aux besoins du patient, son état clinique et sa situation sociale en suivant autant que possible la volonté du patient d’être à domicile ou en établissement. Plusieurs dispositifs sont organisés en région pour accompagner les patients en fin de vie.
Les équipes mobiles de soins palliatifs
Les soins palliatifs peuvent être délivrés directement par les équipes médicales qui prennent en charge le patient, que cela soit au domicile, au sein d’une structure médico-sociale ou à l’hôpital. Pour se faire, ces services peuvent être appuyés par des équipes mobiles de soins palliatifs. Ces équipes n’interviennent pas directement auprès du patient mais viennent former et conseiller les équipes soignantes dans ces prises en charge spécifiques. Elles interviennent notamment auprès des équipes soignantes en établissements médico-sociaux pour leur permettre d’accompagner au mieux les résidents en fin de vie, mais aussi auprès de professionnels de santé de ville qui prennent en charge des patients au domicile.
35 équipes mobiles de soins palliatifs sont réparties sur tout le territoire régional pour intervenir au sein des établissements hospitalier mais également au sein des établissements médico-sociaux, dont 2 spécifiquement pour l’accompagnement aux soins palliatifs pédiatriques.
Afin de renforcer l’accès à une expertise en soins palliatifs et favoriser le maintien à domicile des patients qui le souhaitent, l’ARS a financé des équipes de soins palliatifs dédiées au domicile. 12 équipes viennent en appui des professionnels de ville confrontés à des fins de vie complexes. En complément, 3 équipes rapides d’intervention ont pour mission d’intervenir dans les quelques heures qui suivent la demande avec un objectif de stabilisation du patient et d’orientation vers le dispositif le plus adéquat pour la suite de la prise en charge.
Les lits identifiés de soins palliatifs
Des lits identifiés de soins palliatifs (LISP) sont installés dans des services hospitaliers fréquemment confrontés à des fins de vie mais qui ne sont pas spécialisés en soins palliatifs. Ces lits spécifiques offrent une prise en charge complète et adaptée avec des équipes médicales et paramédicales formées à ces enjeux spécifiques. 531 lits identifiés de soins palliatifs sont ainsi destinés à des patients en fin de vie dans 88 établissements de la région.
Les unités de soins palliatifs
Les Unités de Soins Palliatifs (USP) sont des structures hospitalières d’environ 10 lits accueillant pour une durée limitée les patients en soins palliatifs. Les USP sont constituées de lits totalement dédiés à la pratique des soins palliatifs réservés aux situations les plus complexes et nécessitant une prise en charge pluridisciplinaire.
Au 31/12/2025, les Hauts-de-France comptent 33 unités de soins palliatifs avec un total de 353 lits. Le taux d’équipement régional est de 6 lits d’USP / 100 000 habitants en Hauts-de-France, contre une moyenne nationale de 2,8 lits / 100 000 habitants.
Les hôpitaux de jour en soins palliatifs
Les hôpitaux de jour en soins palliatifs s'adressent à des personnes suivies à domicile dont l’état de santé est stable et non complexe et/ou nécessitant des ajustements ponctuels. Ils visent à faciliter et favoriser le maintien à domicile des patients mais aussi à réduire les hospitalisations évitables liées notamment à des réévaluations cliniques. 20 établissements sont ainsi identifiés dans la région avec pour objectif un maillage de tout le territoire régional.
Les appuis territoriaux de soins palliatifs
Les appuis territoriaux de soins palliatifs sont complémentaires à l’offre de prise en charge spécialisée. Ce sont des dispositifs permettant de répondre aux besoins des professionnels de santé d’accéder à l’expertise palliative quel que soit le lieu de prise en charge du patient, la nuit, le week-end et les jours fériés. La mise en place de ce dispositif vise notamment à prévenir les hospitalisations évitables et à favoriser le maintien à domicile dans le respect de la volonté des patients, tout en garantissant une prise en charge adaptée et sécurisée.
La région dispose actuellement de 6 appuis territoriaux de soins palliatifs pour les patients adultes. L’objectif est de mailler le territoire.
En complément, deux appuis territoriaux pour les soins palliatifs pédiatriques sont reconnus par l’ARS et concernent les patients de moins de 18 ans pris en charge à domicile, en établissement médico-sociaux ou dans un établissement de santé.
La stratégie décennale propose 30 mesures, réparties en 4 grands objectifs, pour soutenir et accompagner la fin de vie.
Objectif stratégique n°1 : un accès plus juste aux soins d’accompagnement
La priorité de la nouvelle stratégie est de garantir un accès plus juste aux soins d’accompagnement à toute personne dès les stades précoces de la maladie grave et jusqu’en en fin de vie, ainsi qu’une attention renforcée à son entourage, quel que soit leurs lieux de vie.
- Faire valoir les droits des patients : en renforçant notamment la connaissance des droits (directives anticipées, personne de confiance), en inscrivant le droit de visite en établissement dans la Loi, en prévoyant un plan d’accompagnement personnalisé pour chaque patient.
- Renforcer l’offre de soins, par filière et par territoire, pour répondre aux besoins croissants de prise en charge notamment en soutenant et développant les dispositifs actuels, en créant une unité de soins palliatifs et des maisons d’accompagnement.
Objectif stratégique n°2 : mobiliser l’ensemble de la société
Cette ambition est portée sur l’ensemble du territoire en mobilisant tous les acteurs nationaux et territoriaux concernés par les soins d’accompagnement, y compris la société la civile dont les bénévoles.
- Mobiliser les aidants et les bénévoles en reconnaissant et en soutenant leurs parcours de vie, en développant des bénévolats d’accompagnement et de service et en renforçant les capacités des plateformes d’accompagnement et de répit, par exemple.
- Mieux accompagner le deuil en simplifiant le parcours des familles endeuillées et en les accompagnant.
Objectif stratégique n°3 : développer la formation et la recherche
La stratégie décennale vise à soutenir et développer des filières d’excellence en médecine palliative et en médecine de la douleur. Parmi ses principales mesures, figurent les ambitions suivantes :
- Former les professionnels et renforcer les leviers de formation existants ;
- Recruter des universitaires dans chaque université ;
- Donner une réelle reconnaissance universitaire à la médecine palliative et d’accompagnement ;
- Développer et soutenir la recherche.
Objectif stratégique n°4 : piloter tous les acteurs
La stratégie fait apparaître la nécessité d’une gouvernance forte, capable de rassembler des acteurs pour porter collectivement le changement de regards et de pratiques sur la fin de vie.
Cet objectif porte une double mesure :
- Créer un comité scientifique d’orientation de la recherche et de formulation des bonnes pratiques.
- Mettre en place une instance de gouvernance, de pilotage et d’évaluation de la stratégie.
En matière de soins palliatifs, le projet régional de santé 2023-2028 fixent les priorités régionales en adéquation avec les orientations de la stratégie décennale soins palliatifs. Les priorités régionales s’organisent autour de quatre grands objectifs :
1) Organiser la gradation des soins et le maillage territorial
- Réaliser un état des lieux régional et territorial des filières de soins palliatifs
- Recenser et mettre à jour les ressources en soins palliatifs sur les territoires
- Renforcer l’offre hospitalière en ciblant de manière prioritaire les territoires les moins dotés
- Reconnaitre des hôpitaux de jour de soins palliatifs
- Renforcer les EMSP/ERRSPP
- Expérimenter les maisons d’accompagnement à la fin de vie
2) Renforcer la culture palliative
- Accompagner la mise en place de la cellule d’animation régionale en soins palliatifs
- Structurer et renforcer la formation des professionnels pour l'accompagnement des fins de vie chez les adultes et en pédiatrie
- Réaliser un état des lieux des professionnels de ville formés aux soins palliatifs afin d’objectiver les ressources disponibles et les besoins
- Organiser des groupes d’échange de pratiques sur les territoires
- Maintenir une offre de terrains de stage en soins palliatifs en médecine générale
3) Accompagner les fins de vie en EHPAD
- Accompagner la montée en compétence des professionnels des EHPAD
- Créer un kit EHPAD pour l'accompagnement des fins de vie en EHPAD
- Accompagner le déploiement du dispositif IDE de nuit en EHPAD
- Développer les évaluations anticipées HAD en EHPAD
- Développer les projets de télémédecine en soins palliatifs
4) Améliorer l’accès à une expertise
- Renforcer les équipes mobiles de soins palliatifs et créer des équipes de soins palliatifs du domicile
- Créer des appuis territoriaux de soins palliatifs pour le recours à une expertise en dehors des heures ouvrées des professionnels du domicile
- Expérimenter les Equipes Rapide d'Intervention (ERI) en HAD